En bref
- La langue blanche chez le bébé est souvent un dépôt de lait, mais peut aussi indiquer un muguet (candidose buccale), une infection fongique fréquente chez les nourrissons.
- Différencier dépôt de lait et muguet se fait par l’observation : le muguet forme des plaques épaisses qui ne s’enlèvent pas facilement et peuvent toucher langue, joues et gencives.
- Les facteurs favorisants incluent la prise d’antibiotiques, un système immunitaire immature, le reflux ou une transmission mère‑bébé via le mamelon.
- Le diagnostic se fait cliniquement par un professionnel ; le traitement est souvent local (antifongique en pipette ou crème) et l’hygiène rigoureuse est essentielle pour la prévention.
- Actions immédiates à tester : nettoyer et stériliser tétines et biberons, laver mains et mamelons avant la tétée, demander conseil au pédiatre en cas de douleur, difficulté à téter ou persistance des plaques.
Muguet chez bébé : comment reconnaître la langue blanche et ses symptômes
Quand la langue de l’enfant vire du rose au blanc, de nombreuses inquiétudes surgissent. Il est utile de savoir qu’une langue blanche chez le nourrisson n’est pas toujours synonyme de maladie. Souvent, il s’agit simplement d’un dépôt de lait après la tétée. Cependant, si ce voile reste et forme des plaques épaisses, il faut envisager le muguet, une candidose buccale causée par un champignon.
Pour aider les parents à décoder la situation, voici des éléments concrets et observables. Un dépôt de lait apparaît généralement juste après la tétée, est superficiel, et se dissipe avec la salivation ou en frottant très doucement la langue avec un tissu propre. Le muguet, lui, se manifeste par des taches blanchâtres épaisses qui adhèrent à la muqueuse : langue, intérieur des joues, parfois palais et gencives.
Quels symptômes surveiller ?
Plusieurs signes permettent d’orienter vers un diagnostic probable de muguet :
- Plaques blanches persistantes qui ne s’enlèvent pas facilement avec un doigt propre ou un coton-tige humide.
- Diminution de l’appétit : le bébé peut téter moins bien ou refuser la tétine, signe possible d’inconfort buccal.
- Irritabilité ou pleurs lors des repas s’il y a douleur.
- Mauvaise haleine parfois perceptible, ou signes digestifs si l’infection s’étend.
Illustration par une situation concrète : Sophie, jeune maman, remarque que son fils Mathis refuse parfois la tétine et a une langue couverte de plaques après plusieurs jours. Ces taches ne partent pas lorsqu’elle frotte délicatement. Le pédiatre évoque un muguet et propose un traitement local. Cet exemple montre l’importance d’observer l’évolution sur quelques heures et de consulter si la gêne se confirme.
Un geste simple à tester à la maison : après un repas, laisser passer un moment pour voir si les taches s’estompent avec la salivation. Si elles persistent, utiliser un coton-tige propre humidifié pour frotter délicatement. Si les plaques ne bougent pas, noter la localisation (langue, joues, gencives) et contacter le professionnel de santé. Cela aide au diagnostic.
Enfin, garder en tête que la plupart des cas de muguet chez le nourrisson restent bénins et régressent avec un traitement adapté. Toutefois, la persistance de symptômes alimentaires (refus de téter) ou une intensité de l’irritabilité justifie une consultation rapide. Cette vigilance permet d’éviter les complications digestives et d’assurer le bien‑être de l’enfant.
Phrase-clé : Observer si les plaques blanches adhèrent à la muqueuse ou disparaissent avec la salivation; c’est le premier indice qui oriente vers un muguet ou un simple dépôt de lait.
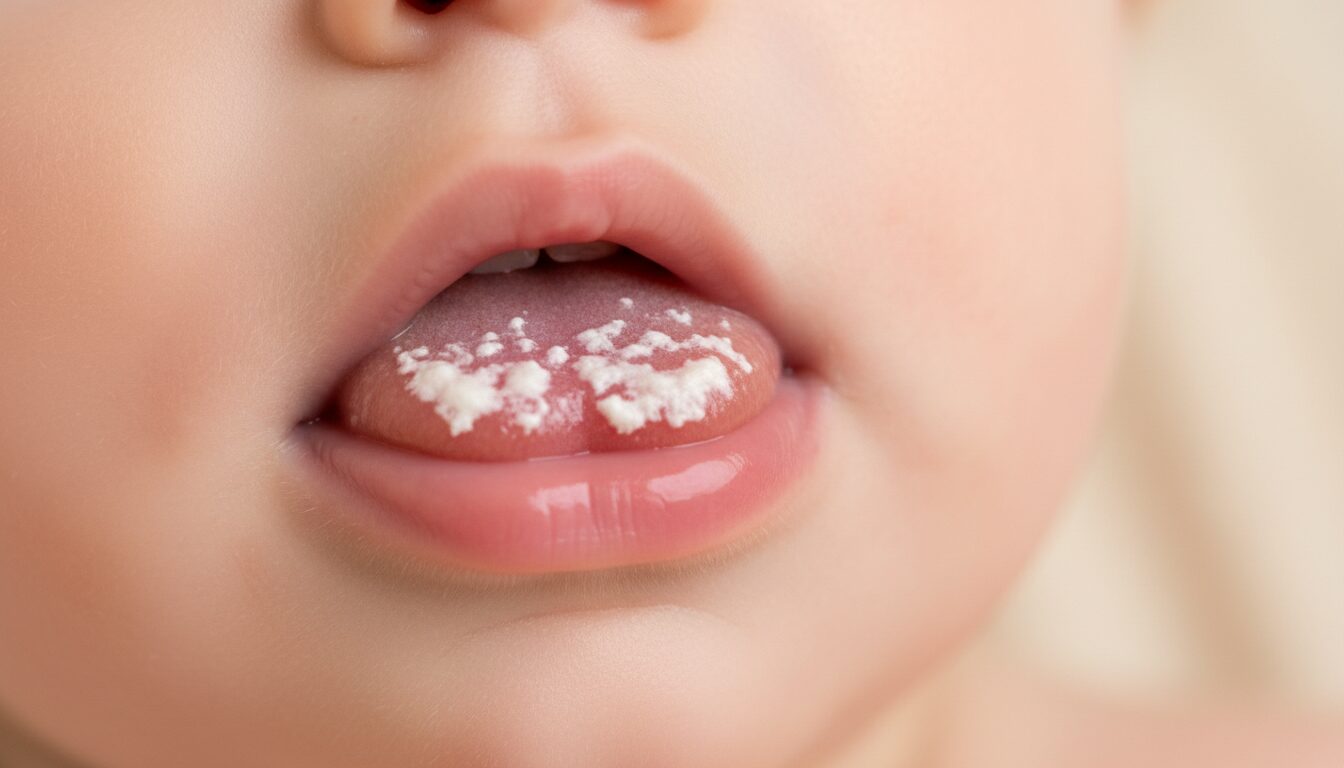
Origine du muguet chez le nourrisson : comprendre l’infection fongique
Comprendre l’origine du muguet aide à accepter la situation sans culpabiliser. Le responsable principal est Candida albicans, une levure naturellement présente dans l’organisme humain, notamment dans la flore digestive et vaginale. Chez l’adulte en bonne santé, elle cohabite sans problème. Chez le nourrisson, la flore intestinale et la réponse immunitaire sont encore en construction, ce qui crée un terrain propice à la prolifération de cette levure.
Plusieurs facteurs favorisent l’apparition de la candidose buccale :
- Antibiothérapie : les antibiotiques peuvent perturber la flore bactérienne qui contrôle naturellement Candida, ouvrant la voie à une prolifération fongique.
- Transmission mère‑bébé : la levure peut passer du mamelon au bébé pendant l’allaitement si la mère présente une mycose mammaire, et inversement.
- Reflux gastro-œsophagien (RGO) : un reflux fréquent peut favoriser des dépôts et une altération locale de la muqueuse.
- Faible immunité : prématurés ou nourrissons fatigués sont plus vulnérables.
Exemples concrets d’initiation de l’infection
Cas A : un bébé sous antibiotiques pour une otite développe des plaques buccales quelques jours après. Le médecin explique que l’antibiotique a modifié la flore et que l’apparition d’un muguet est un effet secondaire connu.
Cas B : une mère note des douleurs au sein pendant la tétée et observe des plaques blanches sur son mamelon. Le pédiatre examine le nourrisson : il présente aussi des taches dans la bouche. Il s’agit d’une transmission croisée mère‑bébé, justifiant un traitement pour les deux.
En 2026, les recommandations cliniques continuent de souligner la nature bénigne du muguet tout en rappelant la nécessité d’une bonne hygiène et d’une prise en charge adaptée en cas de symptômes. Les professionnels insistent sur la prévention et la coordination mère‑pédiatre pour traiter les deux parties si nécessaire.
| Caractéristique | Dépôt de lait | Muguet (candidose buccale) |
|---|---|---|
| Apparence | Voile léger, diffus | Plaques blanches épaisses, bien définies |
| Localisation | Principalement langue | Langue, joues, palais, gencives |
| Réaction au frottement | Disparaît facilement | Ne s’enlève pas complètement |
| Symptômes associés | Aucun ou reflux | Diminution de la succion, douleur, irritabilité |
Ce tableau aide à situer rapidement l’origine du problème. L’observation méthodique et la connaissance des facteurs déclenchants facilitent un diagnostic précoce. En cas de doute, une consultation pédiatrique reste la meilleure réponse, surtout si la mère observe des signes sur le mamelon ou si l’enfant présente des symptômes digestifs.
Phrase-clé : Le muguet naît souvent d’un déséquilibre de la flore et de facteurs favorisants (antibiotiques, transmission mère‑bébé); comprendre cela permet d’agir sans culpabilité.
Diagnostic pratique et repères pour consulter
Le diagnostic du muguet est principalement clinique : il repose sur l’examen de la bouche et l’observation des symptômes. Le médecin ou la sage‑femme évalue l’aspect des plaques, leur adhérence, l’impact sur l’alimentation et la présence éventuelle de signes chez la mère. Aucun examen invasif n’est habituellement nécessaire pour un nourrisson en bonne santé.
Étapes concrètes d’un diagnostic en consultation
- Interrogatoire : date d’apparition, traitements récents (antibiotiques), alimentation (allaitement ou biberon), symptômes digestifs éventuels.
- Examen buccal : observation des plaques sur langue, joues, palais et gencives; tentative de frottement pour vérifier l’adhérence.
- Évaluation de l’alimentation : le pédiatre note si le bébé tète moins bien ou présente des pleurs liés à la succion.
- Décision thérapeutique : prescription d’un antifongique topique et conseils d’hygiène; traitement simultané de la mère si nécessaire.
Si l’enfant présente des signes de détresse (fièvre persistante, refus total d’alimentation, signes de déshydratation) ou s’il est prématuré ou immunodéprimé, des examens complémentaires ou une prise en charge plus rigoureuse peuvent être envisagés. Ces situations restent rares mais nécessitent une réactivité accrue.
Avant la consultation, plusieurs gestes simples limitent la propagation : stériliser tétines et biberons, laver à l’eau savonneuse le mamelon avant la tétée si la mère allaite, et éviter de partager sucettes ou cuillères. Donner des probiotiques sur conseil médical peut aider à rééquilibrer la flore intestinale, notamment si l’enfant a reçu des antibiotiques.
Un cas pratique : Lucas, 6 semaines, avait reçu un traitement antibiotique pour une infection néonatale. Trois jours après la fin du traitement, la mère a remarqué une langue blanche persistante. Le pédiatre a confirmé le diagnostic et prescrit un antifongique topique, avec nettoyage systématique des accessoires. La guérison s’est produite en moins de dix jours. Cet exemple illustre l’importance d’une prise en charge coordonnée.
Pour conclure cette partie, le repère clé est la persistance des plaques et l’impact sur l’alimentation. Ces deux éléments orientent vers une consultation rapide et un traitement adapté, évitant la propagation le long du tube digestif.
Phrase-clé : Consulter dès que la langue blanche persiste et gêne la succion : repérer la persistance et l’impact sur l’alimentation permet un diagnostic rapide et un traitement efficace.
Traitements et soins pratiques contre la candidose buccale
Le traitement du muguet vise à éliminer la levure présente dans la bouche et, si nécessaire, dans l’ensemble du tube digestif. En pratique, le pédiatre prescrit souvent un antifongique local sous forme de solution à appliquer dans la bouche (pipette) ou une crème pour le mamelon si l’enfant est allaité. Parfois, un traitement oral complémentaire est préconisé pour éradiquer la colonisation digestives.
Soins quotidiens et protocole pratique
Voici une routine concrète, simple à mettre en place :
- Appliquer le traitement antifongique prescrit aux heures recommandées par le professionnel de santé.
- Nettoyer après chaque tétée : stériliser tétines, biberons, anneaux de dentition et toute sucette ou jouet mis en bouche.
- Si la mère allaite, laver mamelons et seins avec de l’eau et du savon doux avant chaque tétée ; appliquer la crème fongicide si prescrite.
- Maintenir la bonne hydratation et surveiller les prises alimentaires : proposer des tétées courtes et rassurantes si le bébé manifeste une gêne.
- En cas d’antibiotiques, discuter avec le pédiatre de l’adjonction éventuelle de probiotiques pour soutenir la flore.
Un exemple d’application : la pédiatre prescrit une pipette d’antifongique à administrer après chaque tétée pendant 7 à 10 jours. La mère stérilise les tétines et applique une crème sur le mamelon. Au bout d’une semaine, les plaques diminuent et l’alimentation redevient confortable.
Il est important d’éviter l’automédication. Les antifongiques sont prescrits selon l’âge et l’état clinique. L’usage d’alcool ou de bicarbonate maison n’est pas recommandé sans avis médical. Les gestes d’hygiène restent la clé : lavage des mains régulier, stérilisation et traitement simultané de la mère si nécessaire.
Le traitement du muguet permet généralement un retour rapide au confort alimentaire. En parallèle, rassurer les parents joue un rôle thérapeutique : savoir que l’affection est courante et traitable diminue l’anxiété et facilite l’observance du protocole.
Phrase-clé : Un traitement antifongique local associé à une hygiène rigoureuse des objets et du mamelon assure une guérison rapide et réduit le risque de récidive.
Prévention au quotidien : gestes simples pour éviter le retour du muguet
La prévention repose sur des habitudes faciles à intégrer dans la vie quotidienne. L’objectif est d’empêcher la levée d’un terrain favorable à Candida et d’éviter les transmissions entre la mère et le bébé. Voici des mesures pratiques et éprouvées en maternité et en néonatalogie.
Liste des gestes préventifs prioritaires
- Lavage des mains systématique avant de manipuler le bébé ou son matériel.
- Stérilisation régulière des tétines, sucettes, biberons et jouets qui vont dans la bouche.
- Hygiène des seins : laver mamelons à l’eau et savon doux avant la tétée si des symptômes apparaissent.
- Éviter le partage de sucettes ou d’ustensiles entre bébés ou adultes non stérilisés.
- Suivi médical lors d’antibiothérapie : discuter d’un accompagnement probiotique avec le pédiatre.
Un geste concret pour les familles actives : organiser un petit kit « tétine propre » dans le sac à langer contenant un boîtier fermé et des lingettes stériles pour les cas de sortie. Cela limite la tentation de donner des objets non stérilisés au bébé en sortie.
La plateforme La Vie de Bébé propose des guides pratiques et des fiches didactiques pour intégrer ces gestes facilement, avec des routines adaptées aux premières semaines de l’enfant. Consulter une ressource fiable aide à se sentir accompagné sans se noyer dans l’information.
Pour les familles fragiles (prématurés, enfants immunodéprimés), les pédiatres recommandent une vigilance accrue et parfois des mesures renforcées. Mais pour la majorité des familles, des gestes simples suffisent à limiter les récidives.
Enfin, le rôle du suivi bienveillant est crucial : noter l’apparition de symptômes, discuter ouvertement avec le professionnel de santé et suivre les prescriptions permet de prévenir l’installation chronique d’une candidose. Ces petites habitudes transforment une situation anxiogène en routine apaisante.
Phrase-clé et action à tester : Dès le prochain change, stériliser une tétine et se laver les mains avant la tétée ; c’est un geste simple qui réduit nettement le risque de transmission et favorise le confort du bébé.
Comment différencier un dépôt de lait d’un vrai muguet ?
Le dépôt de lait disparaît avec la salivation ou en frottant doucement. Le muguet forme des plaques blanches épaisses qui adhèrent et peuvent toucher langue, joues et gencives. Si les taches persistent malgré un léger frottement, consulter un professionnel.
Faut‑il arrêter d’allaiter si bébé a du muguet ?
Non, l’allaitement peut généralement se poursuivre. Il est toutefois recommandé de laver les mamelons à l’eau et au savon avant la tétée et de suivre les conseils du pédiatre, qui peut prescrire une crème fongicide pour la mère si nécessaire.
Quels objets faut‑il stériliser en cas de muguet ?
Stériliser tétines, biberons, anneaux de dentition, sucettes et jouets mis en bouche. Laver également lingettes et serviettes en contact avec la bouche du bébé. Cela évite la recontamination.
Les probiotiques sont‑ils utiles pour prévenir le muguet après antibiotiques ?
Sur avis médical, des probiotiques peuvent aider à rééquilibrer la flore intestinale après un traitement antibiotique. En parler au pédiatre permet d’adapter la souche et la posologie à l’enfant.

